W dobie epidemii SARS-CoV-2 ultrasonografia jest coraz częściej wykorzystywana jako pierwsze badanie obrazowe u pacjentów, którzy zgłaszają trudności z oddychaniem. Powstało wiele opracowań mających na celu pomoc we wstępnej selekcji pacjentów z COVID-19 na podstawie zgłaszanych objawów klinicznych i obrazów usg płuc. Piszemy o tym także na stronach portalu eduson.pl i poruszamy ten temat w naszych podcastach. Jednak warto pamiętać, że nie każdy pacjent, który zgłasza się do lekarza z powodu duszności choruje na COVID-19. Dobrze wykorzystany potencjał badania usg może pomóc również w określeniu innych, niż COVID-19, przyczyn duszności. Poniżej prezentujemy kilka podstawowych zasad, pomocnych w określeniu przyczyny duszności.
zawartość artykułu
- zanim zaczniesz oceniać płuca za pomocą głowicy usg…
- pacjent z dusznością i prawidłowym obrazem ultrasonograficznym płuc
- pacjent z dusznością i artefaktami linii B widocznymi symetrycznie nad prawym i lewym płucem
- pacjent z dusznością i patologicznymi zmianami układającymi się niesymetrycznie w obu płucach lub zmianami obejmującymi tylko jedno płuco
- pacjent z dusznością – inne zmiany możliwe do uwidocznienia w badaniu usg
- PHILIPS LUMIFY w portalu eduson.pl
- Zacznij przygodę z PHILPS LUMIFY – to proste
zanim zaczniesz oceniać płuca za pomocą głowicy usg…
Badanie ultrasonograficzne (nie tylko płuc) ma sens jedynie wtedy, gdy jest elementem pełnej oceny klinicznej pacjenta. Wartość diagnostyczna usg płuc znacząco rośnie, jeśli oglądając płuca uwzględnia się dokładny wywiad pacjenta, pełne badanie fizykalne (w tym również ocenę za pomocą stetoskopu) oraz analizę dostępnych badań laboratoryjnych.
Nie każda przyczyna duszności jest możliwa do uwidocznienia za pomocą ultrasonografii, podobnie jak nie wszystkie choroby płuc usłyszymy za pomocą stetoskopu.
Nie każda przyczyna duszności ma swoje źródło w schorzeniach układu oddechowego. Dlatego wykonując badanie usg płuc zawsze należy uwzględnić podstawową ocenę serca i śródpiersia, a jeśli to konieczne ocenić również inne regiony i narządy (np. nerki, wątrobę, naczynia krwionośne).
Zawsze (jeśli tylko stan pacjenta na to pozwala) należy ocenić całą dostępną badaniu powierzchnię płuc. Ocenę płuc ograniczoną do wybranych przyłożeń głowicy, znaną z różnych algorytmów postępowania z pacjentami w stanach nagłych (np. E-FAST, Blue protocol), należy stosować tylko w sytuacjach klinicznych ściśle określonych przez wymienione algorytmy.
Podstawą trafnej diagnostyki różnicowej jest poprawna technika badania i znajomość prawidłowego obrazu ultrasonograficznego płuc oraz podstawowych artefaktów.
Prawidłowy obraz płuca w badaniu usg widoczny w głowicy liniowej. Philips Lumify.
Prawidłowy obraz płuca w badaniu usg widoczny w głowicy konweksowej. Philips Lumify.
pacjent z dusznością i prawidłowym obrazem ultrasonograficznym płuc
Na prawidłowy obraz ultrasonograficzny płuc składa się:
- obecność objawu ślizgania nad całą dostępną powierzchnią płuc,
- obecność artefaktów linii A,
- brak patologicznych, pionowych artefaktów,
- brak podopłucnowych zmian ogniskowych.
Prawidłowy obraz ultrasonograficzny płuc możemy również uzyskać u pacjentów z ostrym, obturacyjnym zapaleniem oskrzeli oraz z dusznością w przebiegu zaostrzenia przewlekłych chorób układu oddechowego, przede wszystkim:
- astmą okrzelową,
- przewlekłą obturacyjną chorobą płuc (POCHP).
Jeśli historia pacjenta i badanie fizykalne (ocena za pomocą stetoskopu) nie pozwalają na postawienie powyższych rozpoznań, należy uwzglęnić także pozapłucne przyczyny duszności.
Zapamiętaj!
U pacjentów z dusznością i prawidłowym obrazem ultrasonograficznym płuc należy zwrócić szczególną uwagę na obecność objawu ślizgania, celem wykluczenia odmy opłucnowej. Przy podejrzeniu odmy, objaw ślizgania należy oceniać u pacjenta leżącego na plecach (jeśli tylko stan pacjenta na to pozwala). W przypadku odmy opłucnowej powietrze (gaz) w jamie opłucnowej układa się najwyższym punkcie klatki piersiowej – u pacjenta leżącego na plecach jest to najczęściej okolica sutka – i w tej okolicy nie znajdziemy objawu ślizgania.
Brak objawu ślizgania u pacjenta z odmą jamy opłucnowej. Głowica liniowa. Philips Lumify.

Objaw kodu paskowego widoczny w opcji M-mode u pacjenta z odmą jamy opłucnowej. Głowica liniowa. Philips Lumify.
pacjent z dusznością i artefaktami linii B widocznymi symetrycznie nad prawym i lewym płucem
Jeśli pacjent ma duszność, a w badaniu usg obecne są liczne artefakty linii B, układające się symetrycznie nad prawym i lewym płucem, to w pierwszej kolejności należy rozważyć kardiogenny obrzęk płuc.
Podobny obraz może być obecny u pacjentów z cechami przewodnienia, m.in.:
- w wyniku przewlekłej lub ostrej niewydolności nerek,
- w wyniku intensywnej płynoterapii.
Cechą charakterystyczną kardiogennego obrzęku płuc u pacjenta przebywającego w pozycji stojącej lub siedzącej, poza symetrią zmian widoczną w obu płucach, jest stopniowe zwiększanie się liczby artefaktów linii B w kierunku podstawy płuc.
W kardiogennym obrzęku płuc może być także widoczny wolny płyn w jamach opłucnowych.
Zapamiętaj!
Do rozpoznania kardiogennego obrzęku płuc w badaniu usg niezbędne jest uwidocznienie licznych artefaktów linii B nad prawym i lewym płucem. Obecność licznych artefaktów linii B tylko nad jednym płucem, przy prawidłowym obrazie ultrasonograficznym drugiego płuca, nie pozwala na postawienie rozpoznania obrzęku płuc za pomocą badania usg.
Głowica PHILIPS LUMIFY przyłożona wzdłuż przestrzeni międzyżebrowych po stronie prawej. Widoczne są liczne artefakty linii B u pacjenta z kardiogennym obrzękiem płuc. Takie same artefakty uwdoczniono również nad drugim płucem.
pacjent z dusznością i patologicznymi zmianami układającymi się niesymetrycznie w obu płucach lub zmianami obejmującymi tylko jedno płuco
Jeśli u pacjenta z dusznością widoczne są w obu płucach (lub tylko jednym płucu) liczne artefakty linii B, lokalnie tworzące zespoły śródmiąższowe i/lub śródmiąższowo-pęcherzykowe, to należy rozważyć wirusowe zapalenie płuc. Zespołom śródmiąższowym i śródmiąższowo-pęcherzykowym mogą towarzyszyć podopłucnowe obszary konsolidacji miąższu płucnego oraz wolny płyn w jamach opłucnowych.
Powyższe zmiany są między innymi dobrze widoczne u pacjentów z koronawirusowym zapaleniem płuc.
Jeśli u pacjenta w dusznością w obrazie ultrasonograficznym przeważają podopłucnowe obszary konsolidacji miąższu płucnego z powietrznym bronchogramem, to należy rozważyć bakteryjne zapalenie płuc. Podopłucnowym konsolidacjom mogą towarzyszyć zespoły śródmiąższowe i/lub śródmiąższowo-pęcherzykowe oraz wolny płyn w jamach opłucnowych.
Przeczytaj więcej o ultrasonograficznych kryteriach zapalenia płuc.
Zapamiętaj!
Rozpoznanie zapalenia płuc powinno być oparte na kryteriach klinicznych. Mimo, że u większości pacjentów z wirusowym (śródmiąższowym) zapalenie płuc w obrazie usg dominują zmiany o charakterze zespołów śródmiąższowych i śródmiąższowo-pęcherzykowych, a u pacjentów z bakteryjnym zapaleniem płuc widoczne są podopłucnowe obszary konsolidacji miąższu płucnego, to należy pamiętać, że badanie usg nie pozwala na jednoznaczne różnicowanie bakteryjnego i wirusowego zapalenia płuc.
Jesli pacjent z dusznością i widocznymi licznymi patologicznymi zmianami w obrazie usg (pod postacią patologicznych artefaktów i/lub zmian podopłucnowych) nie spełnia kryteriów rozpoznania zapalenia płuc, należy rozważyć inne choroby, np.:
- zatorowość płucną,
- śródmiąższowe włóknienie płuc,
- rozsianą chorobę nowotworową.
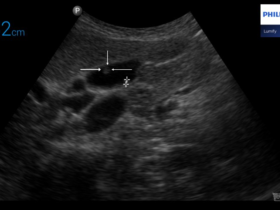
Podopłucnowy obszar konsolidacji miąższu płucnego z dynamicznym bronchogramem powietrznym u dziecka z bakteryjnym zapaleniem płuc.. Philips Lumify. Głowica liniowa.
Głowica konweksowa PHILIPS LUMIFY. Badanie zarejestrowane u 13-letniego chłopca, który zgłosił się do lekarza z powodu gorączki, kaszlu. Widoczny jest podopłucnowy obszar konsolidacji z brochogramem powietrznym. Wokół konsolidacji widoczne są zespoły śródmiąższowo – pęcherzykowe.
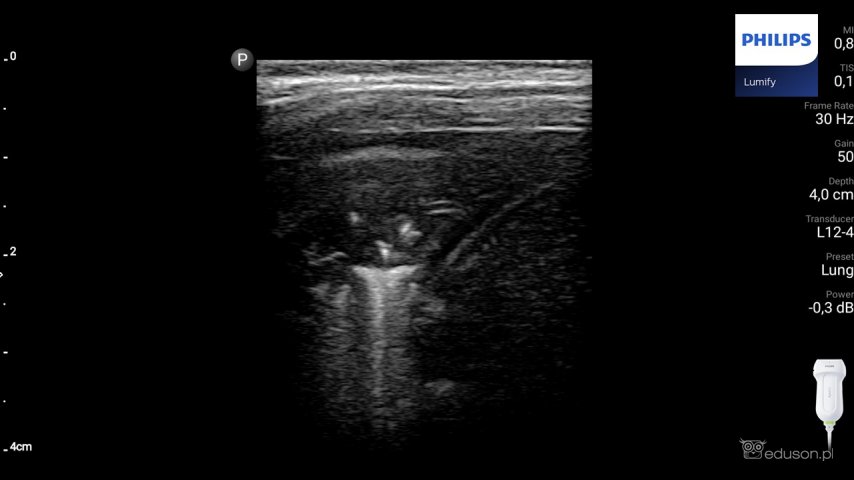
Konsolidacja zapalna widoczna w głowicy liniowej z użyciem presetu płucnego. Philips Lumify.
Głowica konweksowa PHILIPS LUMIFY. Badanie zarejestrowane u 66-letniego pacjenta, podczas wizyty domowej z powodu kaszlu, gorączki, duszności wysiłkowej utrzymujących się od 7 dni oraz braku poprawy po 5 dniach leczenia preparatem amoksycyliny i kwasu klawulonowego. Głowica została przyłożona w miejscu, w klasycznym stetoskopie słyszalny był ściszony szmer pęcherzykowy. W badaniu usg widoczne są artefakty linii B. Poza tym obszarem widoczne były artefakty linii A (poziome, hiperechogeniczne). Widoczny jest również nierówny zarys linii opłucnej. Na podstawie obrazu klinicznego i ultrasonograficznego rozpoznano atypowe zapalenie płuc i podjęto decyzję o włączeniu antybiotyku makrolidowego. Po leczeniu uzyskano poprawę stanu klinicznego.
pacjent z dusznością – inne zmiany możliwe do uwidocznienia w badaniu usg
Zachęcamy do zapoznania się z dostępnymi w portalu eduson.pl obrazami ultrasonograficznymi poniższych schorzeń, które mogą być przyczyną duszności:
Głowica konweksowa PHILIPS LUMIFY. Płaszczyzna czołowa. 68-letni pacjent zgłosił się do lekarza z powodu stopniowo narastającej od kilku dni duszności wysiłkowej. Trzy tygodnie wcześniej pacjent miał wykonany zabieg CABG (ang.coronary artery bypass graft). Po stronie lewej w klasycznym stetoskopie słyszalny był cichy szmer pęcherzykowy. W badaniu usg widoczna jest znaczna objętość bezechowego płynu w lewej jamie opłucnowej.
Głowica PHILIPS LUMIFY przyłożona pod lewym łukiem żebrowym. Widoczny jest bezechowy płyn w osierdziu.
Film 1. Głowica konweksowa PHILIPS LUMIFY. Preset: lung. W prawej linii pachowej środkowej, podopłucowo, widoczna jest hipoechogeniczna, dobrze ograniczona zmiana ogniskowa. Przekrój w płaszczyźnie czołowej.
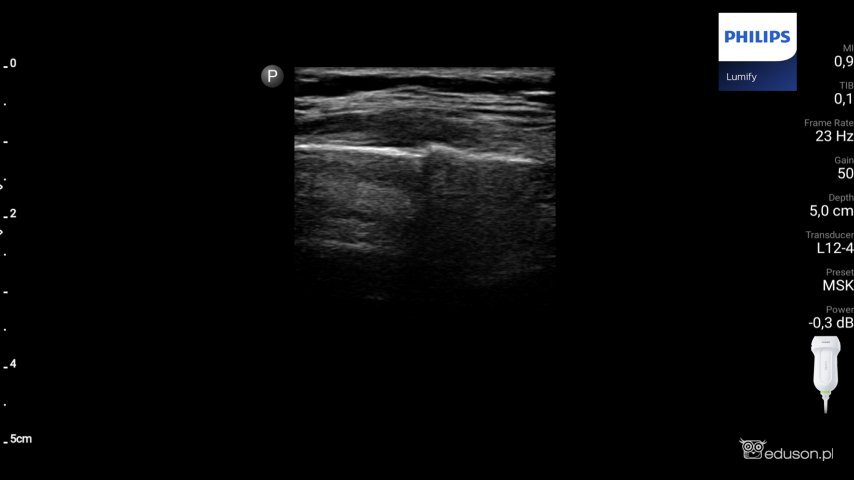
Złamanie żebra widoczne w głowicy liniowej Philips Lumify.
PHILIPS LUMIFY w portalu eduson.pl
Zobacz jak wykorzystać głowicę konweksową PHILIPS LUMIFY?
- Ostre zapalenie pęcherzyka żółciowego
- Wodobrzusze
- Obrzęk płuc w przezklatkowym badaniu usg płuc na wizycie domowej
- Przetoka wrotno-systemowa
- Czy to możliwe, aby korzystając z ultrasonografu mieszczącego się kieszeni, uwidocznić w moczowodzie złóg z artefaktem migotania?
- Krwawienie do nadnerczy u noworodków
- Kamica pęcherzyka żółciowego u dzieci
- Rak trzustki i głowica Lumify
- Obrazy ultrasonograficzne wątroby w głowicy Lumify
- Obrazy ultrasonograficzne pęcherzyka żółciowego w głowicy LUMIFY
- Pacjent z dusznością i głowica PHILIPS LUMIFY
- Czy w przezbrzusznym badaniu usg można uwidocznić zmianę w ścianie żołądka?
- Ultrasonograficzny „trik” – zobacz, jak z jednego przyłożenia głowicy do wątroby uzyskać maksimum informacji
- Ogniskowy rozrost guzkowy (ang. FNH, focal nodular hyperplasia) u dzieci
- Czy ultrasonograf zastąpi stetoskop?
- Czy zawsze wiesz, gdzie szukać pęcherzyka żółciowego? Nie daj się zaskoczyć!
- Liniowa czy konweksowa – którą głowicę wybrać do obrazowania płuc?
- Jak obliczyć objętość pęcherza moczowego u dzieci i porównać uzyskany wynik z normą dla wieku pacjenta?
- Które badania usg są bezwzględnie konieczne w czasie pandemii COVID-19?
Jak wykorzystać głowicę liniową PHILIPS LUMIFY?
- Ciało obce (drzazga)
- Węzły chłonne krezkowe
- Odma opłucnowa
- Wrzodziejące zapalenie jelit
- Przerzuty raka migdałka podniebiennego do węzłów chłonnych szyjnych
- Zespół Sjogrena – obraz ultrasonograficzny ślinianek
- Kaszel, gorączka i ultrasonografia. Czy zapalenie płuc widać w usg?
- Rola USG we wstępnej diagnostyce złamań kości długich
- Zapalenie uchyłków jelita grubego
- Torbiel podwyściółkowa czy torbiel w splocie naczyniówkowym? A może to jedno i to samo?
- Choroba Castlemana ślinianki przyusznej
- Jak znaleźć wyrostek robaczkowy?
- Biopsja tarczycy u dziecka
- Choroba Gravesa i Basedowa – obraz ultrasonograficzny
- USG nerwu wzrokowego w podejrzeniu podwyższonego ciśnienia śródczaszkowego
- Guz w ścianie jamy brzusznej lub klatki piersiowej. Spektrum obrazów ultrasonograficznych.
- Ginekomastia u nastolatka
- Czy ten guz na szyi to torbiel środkowa? Sprawdź sam!
- Sekwestracja płuca
- Zakrzepica żył głębokich kończyn dolnych – point of care
- Choroba Hashimoto u dziecka
- BACC zmiany ogniskowej tarczycy – aktualne rekomendacje
- Jakie cechy prawidłowych węzłów chłonnych szyjnych są najważniejsze?
- USG płuc – jak poprawnie ustawić aparat usg?
- Dziewczynka z wyczuwalnym guzkiem okolicy podbrzusza i nawracającymi bólami brzucha
- Mikrolitiaza jąder
- Ropień sutka
- Ultrasonografia przepony
- Powiększenie moszny u 2-letniego pacjenta
- Jak w badaniu usg udokumentować reakcję źrenicy na światło?
- „Żabka” w badaniu usg
- Kanał pachwinowy w obrazach usg
- Pacjent z podejrzeniem COVID-19. Praktyczne aspekty badania usg płuc.
Zacznij przygodę z PHILPS LUMIFY – to proste
Zajrzyj na stronę PHILIPS LUMIFY i sprawdź aktualne promocje.