Koronawirus SARS-CoV-2, podobnie jak inne wirusy atakujące układ oddechowy, może prowadzić do śródmiąższowego zapalenia płuc. Na podstawie doświadczeń pierwszych krajów zmagających się z epidemią SARS-CoV-2 udało się określić, typowy dla COVID-19 (ang. Coronavirus Disease 2019), obraz zmian zapalnych w płucach obserwowanych w badaniu tomografii komputerowej. W ostatnich tygodniach pojawiły się doniesienia o przydatności badania ultrasonograficznego w rozpoznawaniu i monitorowaniu zmian zapalnych w płucach u pacjentów z COVID-19. Okazało się również, że objawy radiologiczne (zarówno w badaniu TK, jak i w badaniu usg) mogą wyprzedzać ostre objawy kliniczne związane z COVID-19.
Uwaga! Jeśli zaczynasz naukę ultrasonografii płuc, przed dalszą lekturą zapoznaj się z prawidłowym obrazem płuc w badaniu usg.
zawartość artykułu
patofizjologia zapalenia płuc w przebiegu COVID-19
SARS-CoV-2 przyczynia się do rozwoju śródmiąższowego zapalenia płuc.
We wczesnym etapie choroby widoczny jest obrzęk przestrzeni międzypęcherzykowej w płucach, następnie pojawia się bogatobiałkowy wysięk do światła pęcherzyków. W dalszym etapie choroby, w wyniku zmian zapalnych obejmujących pneumocyty, dochodzi do ich martwicy i złuszczania. U części pacjentów nasilony proces chorobowy prowadzi do zespołu ostrej niewydolności oddechowej (ARDS). W fazie zdrowienia mogą być obserwowane procesy włóknienia płuc.
Taki przebieg choroby powoduje stopniowe pojawianie się nowych zmian w obrazie ultrasonograficznym w następującej kolejności:
- zespoły śródmiąższowe (linie B7) – świadczą o obrzęku przestrzeni międzypęcherzykowej
- zespoły śródmiąższowo-pęcherzykowe (linie B3) i obszary tzw. białego płuca – świadczą o obecności wysięku do pęcherzyków płucnych
- podopłucnowe konsolidacje – dalsza progresja zmian zapalnych
- nierówny zarys linii opłucnej – widoczny głównie w procesach włóknienia
W większości przypadków zmiany zapalne w płucach u pacjentów z COVID-19 pojawiają się w obwodowych partiach płuc, co sprawia, że są możliwe do uwidocznienia w badaniu usg.
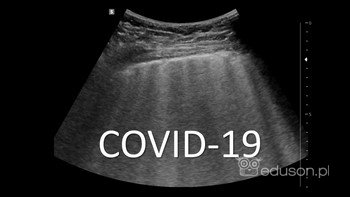
Zespół śródmiąższowyzespół śródmiąższowy (linie B7) to liczne, położone obok siebie artefakty linii B, między którymi odległość jest nie mniejsza niż 7mm. Uważa się, że za powstawanie obrazu zespołu śródmiąższowego odpowiada gromadzenie się wolnego płynu w przegrodach międzypłacikowych i międzypęcherzykowych płuc. Średnia odległość dzieląca przegrody międzypłacikowe w płucach człowieka wynosi około 7mm, stąd występujące dość... More (linie B7zespół śródmiąższowy (linie B7) to liczne, położone obok siebie artefakty linii B, między którymi odległość jest nie mniejsza niż 7mm. Uważa się, że za powstawanie obrazu zespołu śródmiąższowego odpowiada gromadzenie się wolnego płynu w przegrodach międzypłacikowych i międzypęcherzykowych płuc. Średnia odległość dzieląca przegrody międzypłacikowe w płucach człowieka wynosi około 7mm, stąd występujące dość... More). Obraz płuc u pacjenta z wirusowym zapaleniem płuc. Głowica konweksowa.
Zespół śródmiąższowo-pęcherzykowyzespół śródmiąższowo-pęcherzykowy zespół śródmiąższowo-pęcherzykowy (linie B3) to liczne, ułożone w odległości mniejszej niż 3mm lub zlewające się ze sobą artefakty linii B. Uważa się, że za obraz ten odpowiada obecność płynu w pęcherzykach płucnych i przestrzeniach międzypęcherzykowych (średnia odległość między pęcherzykami płucnymi w płucach nie przekracza 3mm). Zlewające się ze... More (linie B3zespół śródmiąższowo-pęcherzykowy zespół śródmiąższowo-pęcherzykowy (linie B3) to liczne, ułożone w odległości mniejszej niż 3mm lub zlewające się ze sobą artefakty linii B. Uważa się, że za obraz ten odpowiada obecność płynu w pęcherzykach płucnych i przestrzeniach międzypęcherzykowych (średnia odległość między pęcherzykami płucnymi w płucach nie przekracza 3mm). Zlewające się ze... More). Widoczne są liczne, przylegające do siebie artefakty linii B. Głowica liniowa.
ewolucja zmian w płucach w badaniu usg u pacjentów z COVID-19
Wspomniany powyżej proces rozwoju zmian zapalnych w płucach powoduje występujące kolejno po sobie zmiany obserwowane w badaniu usg:
1. Początkowa faza choroby (przed wystąpieniem objawów klinicznych). W badaniu usg mogą już być widoczne, głównie w segmentach przypodstawnych obu płuc, pojedyncze zespoły śródmiąższowe (linie B7) i śródmiąższowo-pęcherzykowe (linie B3). W badaniu TK zmianom tym odpowiadają położone obwodowo zmiany o charakterze matowej szyby (ang. ground-glass opacity).
2. Wczesne stadium choroby (1-4 doba od początku objawów klinicznych). Pojawiają się kolejne zespoły śródmiąższowe i śródmiąższowo-pęcherzykowe obejmujące większą powierzchnię płuc. Obrazowi temu może towarzyszyć obraz nierównej i pozaciąganej linii opłucnej. Lokalnie możliwe jest pojawianie się pierwszych, niewielkich, podopłucnowych obszarów konsolidacji miąższu. Zmianom tym w badaniu TK odpowiadają nacieki o charakterze matowej szyby (ang. ground-glass opacity) i kostki brukowej (ang. crazy-paving pattern).
3. Progresja choroby (5-8 doba). Pojawiają się liczne obszary tzw. białego płuca (zlewające się ze sobą artefakty linii B), zwiększa się ilość podopłucnowych obszarów konsolidacji miąższu. Linia opłucnej może być nierówna, z cechami pogrubienia i przerwania jej ciągłości.
4. Szczyt choroby (9-13 doba). Nasilenie zmian o charakterze konsolidacji i obszarów tzw. białego płuca. Obraz obu płuc może (zwłaszcza u pacjentów wymagających tlenoterapii i/lub sztucznej wentylacji) przypominać obraz płuc w ARDS. U pacjentów z COVID-19, w odróżnieniu od klasycznego obrazu ARDS, rzadko obserwuje się wolny płyn w jamach opłucnej. Jeśli występuje wolny płyn, to zazwyczaj w niewielkiej objętości.
5. Zdrowienie (>14 doby). Stopniowe ustępowanie zmian w kolejności odwrotnej do ich pojawiania się: ustępowanie obszarów konsolidacji, obszarów białego płuca, zespołów śródmiąższowo-pęcherzykowych i śródmiąższowych, ze stopniowo pojawiającymi się artefaktami linii A.
U części pacjentów po wyzdrowieniu mogą być widoczne cechy włóknienia płuc pod postacią nierównej i odcinkowo pogrubiałej linii opłucnej z drobnymi (średnicy 1-3mm) zmianami podopłucnowymi oraz liczniejszymi artefaktami linii B, Z i I.
Pacjent z wirusowym zapaleniem płuc. Widoczne są liczne, rozsiane artefakty linii B, nierówny zarys linii opłucnej i drobne, podopłucnowe obszary konsolidacji.
Niewielka objętość wolnego płynu w jamie opłucnowej oraz liczne artefakty linii B i podopłucnowe konsolidacje widoczne u pacjenta z wirusowym zapaleniem płuc.
Pacjent z ciężkim, śródmiąższowym zapaleniem płuc w przebiegu infekcji wirusowej. Widoczny jest obraz białego płuca (liczne, zlewające się ze sobą artefakty linii B) oraz drobne, podopłucnowe obszary konsolidacji miąższu.
Pacjent z ciężkim, śródmiąższowym zapaleniem płuc w przebiegu infekcji wirusowej. Obraz z głowicy liniowej. Widoczne są cechy „białego płuca” oraz podopłucnowe obszary konsolidacji miąższu z powietrznym bronchogramem. Zwraca uwagę brak wolnego płynu w jamie opłucnej, mimo typowego dla ARDS obrazu klinicznego i radiologicznego.
ZAPAMIĘTAJ
1. Większość zmian zapalnych w płucach u pacjentów z COVID-19 lokalizuje się obwodowo. W początkowej fazie choroby zmiany widoczne są głównie w przypodstawnych partiach płuc.
2. U części pacjentów zakażonych SARS-CoV-2 istnieje możliwość uwidocznienia w badaniu TK i USG pierwszych zmian patologicznych w płucach na krótko przed wystąpieniem objawów klinicznych.
3. Zmiany obserwowane w płucach u pacjentów z COVID-19 mają charakter zmian śródmiąższowych i pojawiają się w następującej kolejności:
- zespoły śródmiąższowe
- zespoły śródmiąższowo-pęcherzykowe
- obszary białego płuca
- podopłucnowe obszary konsolidacji miąższu płucnego
4. Powyższe zmiany mogą występować jednoczasowo, obejmując coraz większą powierzchnię płuc.
5. Wolny płyn w jamach opłucnej jest rzadko opisywanym objawem u pacjentów z COVID-19. Zazwyczaj widoczna jest niewielka obbjętość wolnego płynu.
6. W fazie zdrowienia obserwuje się ustępowanie zmian w odwrotnej kolejności, aż do pojawiania się artefaktów linii A w miejscu pionowych artefaktów i obszarów konsolidacji.
7. U części pacjentów w fazie zdrowienia widoczne są cechy włóknienia płuc pod postacią nierównej, pogrubiałej opłucnej z liczniejszymi artefaktami linii B, Z i I.
Mimo, że większość zmian zapalnych w płucach u pacjentów z COVI-19 lokalizuje się obwodowo, wykonując badanie usg zawsze należy brać pod uwagę niemożność uwidocznienia zmian, które nie przylegają do opłucnej. Obraz radiologiczny zawsze musi być interpretowany w odniesieniu do stanu klinicznego pacjenta.
piśmiennictwo
- Buonsenso D, Piano A, Raffaelli F, Bonadia N, de Gaetano Donati K, Franceschi F. Point-of-Care Lung Ultrasound findings in novel coronavirus disease-19 pnemoniae: a case report and potential applications during COVID-19 outbreak. Eur Rev Med Pharmacol Sci. 2020 Mar;24(5): 2776-2780
- Peng, Q., Wang, X. & Zhang, L. Findings of lung ultrasonography of novel corona virus pneumonia during the 2019–2020 epidemic. Intensive Care Med (2020).
- Soldati G, Smargiassi A, Inchingolo R, Buonsenso D, Perrone T, Briganti DF, Perlini S, Torri E, Mariani A, Mossolani EE, Tursi F, Mento F, Demi L. Is there a role for lung ultrasound during the COVID-19 pandemic? J Ultrasound Med. 2020 Mar 20.